7 причин затрудненного дыхания у детей или что делать, если ребёнку вдруг стало трудно дышать
Содержание статьи
- Что делать, если наступает приступ удушья
- Бронхиолит
- Причины
- Причины возникновения психосоматических заболеваний органов дыхания
- Почему бывает тяжело дышать: психосоматика
- Причины ощущения кома в горле
- Психологические причины болезни легких
- Причины ощущения нехватки воздуха
- Особенности дыхательного невроза у ребенка
- Риск осложнений при одышке у грудничков
- Затруднение дыхания у ребенка при попадании инородного тела
- Инородное тело
- Проблемы с дыханием у ребенка при эпиглоттите
- Затрудненное дыхание, ощущение, как будто не хватает воздуха, кислорода: первая помощь
- Методы лечения психосоматических нарушений дыхания
- Как избавиться от чувства удушья
- Рекомендации при дыхательном неврозе
- Техника дыхательной гимнастики
- Профилактика
- Психосоматика болезней органов дыхания
- Невротические проявления
- Бронхиальная астма
- Связь органов дыхания с психологическим состоянием человека
- Психогенная одышка: откуда берется
- Психогенная астма
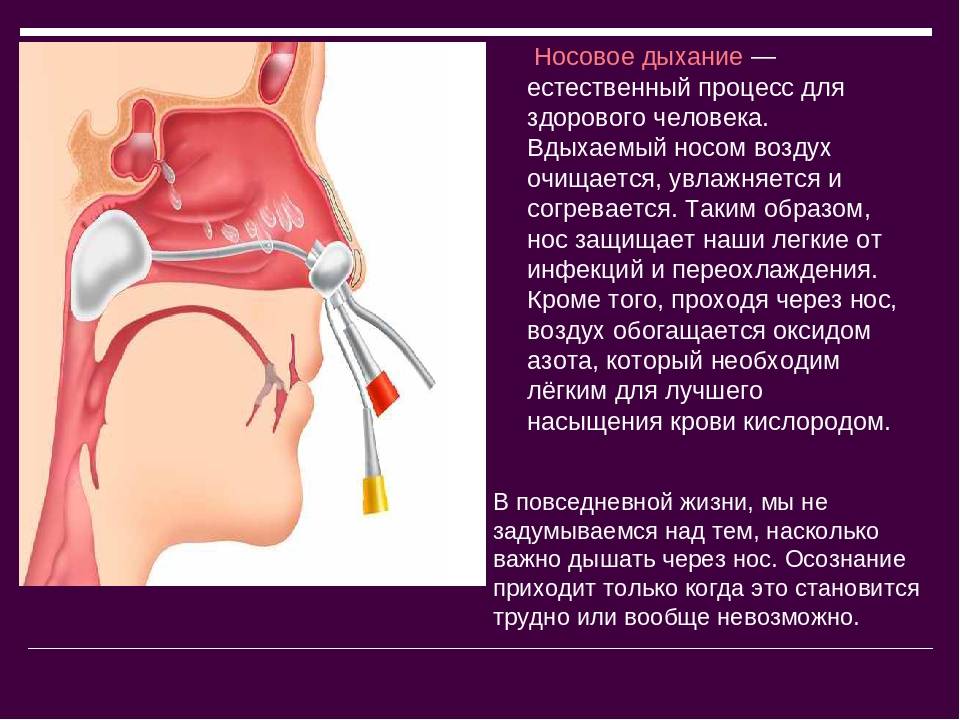
- Полипы в носу
- Ингаляции
- Насморк и заложенность носа
- У ребёнка заложен нос — что делать?
- Лечение одышки у ребенка
Что делать, если наступает приступ удушья
Алгоритм действий при приступе удушья, тяжелом дыхании зависит от причины, вызвавшей патологию. Но есть общие правила, которым рекомендуют следовать при нарастающей одышке:
- прежде всего, нужно успокоиться и постараться трезво оценить обстановку, без паники;
- если нарушение дыхания сопровождается нарастающей одышкой, болями в грудной клетке, покраснением лица – срочно вызвать Скорую помощь;
- пастозность тканей головы и лица, распухшие губы, щеки, отечные глаза свидетельствуют об отеке Квинке;
- предобморок, потеря сознания, затуманенность, гипотония, вертиго, подташнивание, затылочная цефалгия, гипергидроз, озноб, темнота перед глазами – типичная симптоматика для ВСД;
- до приезда Скорой обеспечить минимум движения пострадавшему;
- открыть доступ свежему воздуху;
- принять седативные: Корвалол, пустырник, Валериана;
- принимать другие препараты можно только, если причина ясна, схема терапии согласована ранее с врачом (приступ не первый): Супрастин, Беродуал, Нитроглицерин.
После приезда врачей все предпринятые действия должны быть обязательно сообщены бригаде Скорой. Если предложена госпитализация, лучше от нее не отказываться, последствия каждого приступа тяжелого дыхания могут быть непредсказуемыми.
https://youtube.com/watch?v=Q7V48sJrIb8
Бронхиолит
Случается, что ребенок тяжело дышит во сне.
Еще одной причиной может быть такое заболевание, как бронхиолит. Оно имеет вирусную природу и поражает бронхи. Чаще всего встречается у малышей первого года жизни. Состояние сопровождается стойким продолжительным кашлем, что не просто затрудняет дыхание, а делает этот процесс очень проблематичным. При этой патологии у ребенка не дыхание, а частые и глубокие вздохи. Вместе с этим снижается аппетит, младенец капризничает, плохо спит. Необходимо вызвать врача, который принимает решение о необходимости госпитализации. При излечении заболевания дыхание приходит в норму.
Если у ребенка астма, то его дыхание будет затруднено, он кашляет и задыхается при малейшей физической нагрузке. Как правило, у ближайших родственников ребенка обнаруживается астма или аллергия. В этом случае эффективную, а главное, соответствующую состоянию терапию может назначить только врач. При этом заболевании самолечение представляет особую опасность.
Затруднения в дыхании могут быть при крупе. Кроме этого состояние сопровождается лающим кашлем, охрипшим голосом и повышенной температурой. Дыхание ухудшается в ночное время. Необходимо вызвать скорую помощь, а до ее приезда постараться облегчить состояние ребенка. Для этого нужно налить горячую воду и плотно закрыть дверь, затем ввести в ванную комнату ребенка и дать ему подышать теплым увлажненным воздухом. Это способствует расширению просвета дыхательных путей. В случае если это не оказывает благоприятного воздействия, можно вывести ребенка на улицу и дать ему подышать ночным свежим воздухом.

Причины
К появлению одышки приводят различные факторы. Они могут быть физиологическими и патологическими. Для оценки тяжести состояния предварительно подсчитывается количество дыхательных движений за минуту. Степень выраженности одышки может быть разной и зависит от множества исходных причин.
К появлению учащенного дыхания приводят:
Быстрый бег или ходьба. Активная физическая нагрузка способствует тому, что частота дыхательных движений за минуту увеличивается. Это обусловлено растущей необходимостью организма в насыщении внутренних органов кислородом. При физической нагрузке увеличивается кислородное потребление, что проявляется у ребенка появлением одышки.
- Последствия инфекций. При высокой температуре тела частота дыхательных движений возрастает в несколько раз. Наиболее часто лихорадка возникает при инфекционных заболеваниях. Бактериальные и вирусные заболевания вызывают симптомы интоксикации у ребенка, которые могут проявляться учащенным дыханием.
- Заболевания легких и бронхолегочной системы. Патологические изменения, возникающие при таких заболеваниях, приводят к тому, что развивается выраженная кислородная гипоксия. Для того чтобы в ткани попало больше кислорода, требуется более учащенное дыхание.
- Дыхательная недостаточность. Может развиться как при острых, внезапно возникших состояниях, так и при длительно протекающих хронических заболеваниях. Дыхательная недостаточность обычно сопровождается стойким увеличением дыхательных движений за минуту.
- Заболевания сердечно-сосудистой системы. Врожденные и приобретенные пороки и патологии сердца часто приводят к тому, что организму требуется повышенное количество кислорода. Чтобы это обеспечить, увеличивается частота дыхания. Довольно часто при заболеваниях сердца и сосудов формируется сочетанная сердечно-сосудистая и дыхательная недостаточность.
- Ожирение. Малыши, имеющие лишний вес, также испытывают и трудности с дыханием. Даже самая привычная физическая нагрузка способна привести к появлению у них учащенного дыхания. Выраженные степени ожирения всегда сопровождаются одышкой. Для нормализации дыхания обязательно требуется добиться снижения веса до нормальных значений.
- Опухоли. Для роста новообразований требуется значительное количество кислорода. Это проявляется появлением у ребенка стойкой одышки. На первых стадиях опухолевого роста дыхание остается нормальным. Тяжелое течение заболевания и бурное развитие опухоли приводит к тому, что ребенок начинает испытывать существенные трудности с дыханием.
- Тромбоэмболия легочных артерий. Достаточно редкая патология. Может развиться при различных патологических состояниях. Эта ситуация требует экстренной госпитализации малыша в стационар. Без проведения лечения прогноз крайне неблагоприятный.
- Анемии различного происхождения. Снижение гемоглобина и эритроцитов в крови приводит к тому, что насыщение кислородом существенно падает. Одышка в этой ситуации носит преимущественно компенсаторный характер. Для устранения выраженного дефицита кислорода увеличивается частота дыхательных движений.
- Травматические повреждения. Травмы органов дыхания в результате падения часто встречаются у детей. Обычно такие остро возникшие состояния сопровождаются возникновением учащенного дыхания. Переломы ребер, по статистике, являются самой распространенной травматической патологией у детей. Сильный болевой синдром также способствует более учащенному дыханию.
Причины возникновения психосоматических заболеваний органов дыхания
Причина болезней – хронический стресс или одно сильное потрясение. Что именно станет травмирующим событием сказать сложно, но можно выделить несколько популярных психологических причин.

Почему тяжело дышать:
- конфликты в семье, на работе, в отношениях с друзьями;
- смерть значимого человека;
- несчастный случай или другая ситуация, угрожающая жизни;
- неудачи и трудности в жизни;
- смена привычных условий;
- развод или разлад в отношениях;
- фобии;
- неврозы;
- психические расстройства.
Это важно! Психосоматическое заболевание может развиться как сразу после травмирующего события, так и спустя годы. Болезнь, возникшая во взрослости, может корнями уходить в детство, детскую психотравму.
Почему бывает тяжело дышать: психосоматика
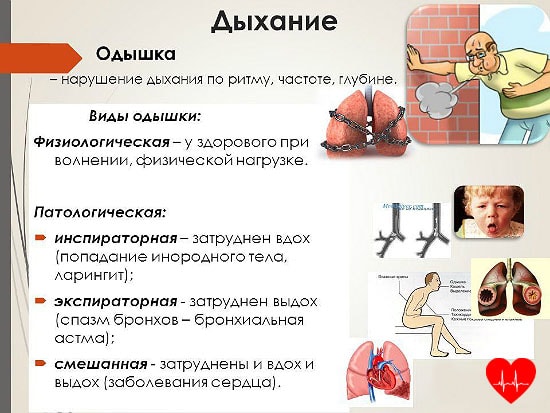
Во время дыхания в работу включается не только сама дыхательная система, но и другие системы. Потому любые нарушения дыхания вызывают изменения во всем организме. Он подстраивается под колебания, что со стороны выглядит как одышка. Можно выделить несколько видов одышки:
- инспираторная: нехватка воздуха при вдохе;
- экспираторная: нехватка воздуха при выдохе;
- смешанная: нехватка воздуха на вдохе и на выдохе.
Каждое из нарушений требует медицинской и психологической коррекции.
Причины ощущения кома в горле

С ощущением плотного кома в горле сталкивались многие люди (вспомните выражение «встал ком в горле»). Обычно это возникает в ситуации сильного волнения. Что еще становится причинами:
- обесценивание себя;
- страх неудачи;
- неприятный личный опыт;
- обида;
- грусть;
- неуверенность в себе;
- неспособность выразить мнение;
- внутреннее сопротивление социальным нормам (чьим-то требованиям).
Иногда вместе с комом возникают другие неприятные ощущения в горле или вместо кома появляется нервное сглатывание. В редких случаях это дополняется дрожью губ.
Психологические причины болезни легких
При стрессе вырабатывается адреналин и кортизол (гормоны стресса, усиливающие накопление энергии в организме). Это и становится причиной проблем с дыханием. Что еще плохо влияет на дыхание:
- скованность;
- вынужденное положение;
- напряжение;
- духота и плохо проветриваемые помещения;
- пыль;
- экологически загрязненное место;
- уныние;
- сильное эмоциональное потрясение.
Психосоматические приступы проходят через пару минут после успокоения. Чтобы успокоиться быстрее, нужно провести самомассаж от макушки до живота.
Причины ощущения нехватки воздуха
Если организм подстраивается под сбои дыхания, то как вообще человек узнает, что это случилось? Нервная система посылает определенные сигналы в мозг. Они-то и говорят, что что-то не в порядке. А если проблемы носят чисто психологический характер, то тут все еще проще: человек сам себе подсознательно внушает проблему или ждет повторения предыдущего опыта.
Особенности дыхательного невроза у ребенка

Дыхательный невроз у детей возникает из-за проблем с родителями, в частности, в отношениях с матерью. Здоровье ухудшается у нелюбимых детей, которых мамы отталкивают на психологическом уровне. Или, напротив, у тех, кого матери «душат» гиперопекой. Авторитаризм и подавление тоже оказывает пагубное влияние. Агрессия, насилие, упреки, приказы заставляют ребенка замкнуться в себе, постоянно испытывать чувство страха, находиться в ожидании чего-то плохого.
Еще одна возможная причина – скандалы и драки между родителями, развод. Во-первых, детей пугает увиденное и услышанное. Во-вторых, нередко они записывают случившееся на свой счет. В отдельных случаях родители сами убеждают в этом ребенка: «из-за тебя отец ушел от нас», «пока ты не родился, все у нас было хорошо». Нездоровый психологический климат, подавленные эмоции и переживания делают свое дело – ребенок заболевает.
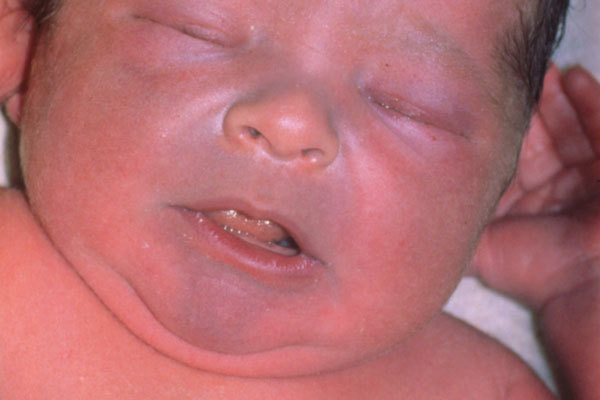
Риск осложнений при одышке у грудничков
Весьма опасным последствием, которое может случиться при одышке у новорожденного, считается асфиксия или остановка дыхания. Зачастую это происходит в случае отека тканей дыхательной системы, а также во время усиленной работы легких в течение нескольких часов.
Одышка у новорожденных может вызвать такое осложнение, как асфиксия.
Одышка у новорожденных может быть сопровождением ларинготрахеита, но при правильном ее лечении заболевание исчезает бесследно, разумеется, если причиной не является врожденная патология.
Обязательно посмотрите видео об одышке у новорожденного, вследствие каких факторов она может возникнуть.
Затруднение дыхания у ребенка при попадании инородного тела
Попадание инородного тела в дыхательные пути (аспирация) мгновенно вызывает тяжкое удушье, сильный кашель, напрасные потуги вдохнуть воздух. Посинение зависит от тяжести поражения. Инородными телами чаще всего являются пища, монеты, конфеты, земляные орехи, куски пластика, которыми играл ребенок, детское питание в порошке, если ребенок вдохнет его с мерной ложечки перед растворением, и т. п.
В лучшем случае инородное тело удаляется при кашле, в другом случае оно может проникнуть глубоко в бронхи и дышать станет легче. Но на этом нельзя успокаиваться. В любой момент инородное тело может двинуться дальше либо вызвать тяжелое воспаление легких.

При подобном нарушении дыхания у ребенка необходимо тщательное врачебное обследование, а также рентгеноскопия и бронхоскопия, которые установят местонахождение инородного тела и помогут извлечь его. В худшем случае инородное тело застревает в глотке или в трахее. Это создает опасность для жизни ребенка и следует немедленно принять следующие меры: прежде всего попытаться нащупать пальцем зажатое на входе в гортань инородное тело. Вызванные таким раздражением кашель и позыв на рвоту помогут вытолкнуть инородное тело.
Далее применимы два метода:
- Выдавливание. Ребенка берут за ножки и поднимают ритмично надавливая на тельце в области реберной дуги. Если же помощь вынужден оказывать один человек, а спасать нужно младенца, то поднять его за ножки можно одной рукой, а другой — два-три раза крепко прижать ребенка к себе, чтобы основное давление пришлось на ребра.
- Детям постарше может помочь «закрытый массаж», который лучше всего проводить стоя сзади ребенка. Руки кладут на талию ребенка и правой рукой захватывают кисть левой. Затем левую руку сжимают в кулак и надавливают тыльной стороной на живот ребенка. Желудок и печень поднимают диафрагму, нижние отделы легких сжимаются, и воздух под давлением выталкивает инородное тело из дыхательных путей.
Тот же эффект может быть достигнут, когда ребенок лежит, если тыльной стороной обеих рук, сжатых в кулаки, надавливают на верхнюю часть живота в направлении сердца. Этот метод очень эффективен, но даже при благоприятном исходе может привести к травме внутренних органов. Поэтому больного надо показать врачу, провести ультразвуковое исследование, причем обязательно сообщить, что проводился закрытый массаж.
Инородное тело
Ежедневно здоровый младенец, подрастая и развиваясь, становится все более активным и подвижным. Знакомясь с окружающим миром, он с любопытством рассматривает мир вокруг себя, манипулирует с предметами, оказавшимися в его ладошках. От взрослого требуется быть предельно собранными и внимательными и не допускать попадания в руки ребенка мелких предметов.
Зачастую именно они становятся причинами тяжелого дыхания малыша. Оказавшись во рту младенца, они могут затем во время вдоха переместиться в дыхательные пути, стать препятствием для воздушного потока.
Так же опасно попадание мелких деталей в носовую полость малыша. Его дыхание становится жестким, появляются хрипы, иногда достаточно сильные. Если ребенок за несколько минут до того был здоров и весело играл, а потом задышал с тяжелыми хрипами, возможной причиной изменений стало инородное тело в носоглотке.
Главное, что должные помнить родители в этом случае: не стоит терять времени, ждать, когда все «само пройдет» и малыш вновь вернется к игре. Незамедлительное обращение к специалисту – самое верное решение!
Проблемы с дыханием у ребенка при эпиглоттите
При сходных симптомах может протекать и еще более опасная болезнь — воспаление слизистой оболочки надгортанника (эпиглоттит), при которой внезапно возникает удушье и вся картина заболевания крупом. Однако часто к признакам болезни добавляются лающий кашель и охриплость. Это очень опасное заболевание, не терпящее никаких промедлений с лечением, в особенности при цианозе (синюхе).
Причины эпиглоттита у детей: бактериальная инфекция, обусловленная гемо (глобулино) фильными бактериями, вызывающими инфлюэнцу (грипп) В. Особенно предрасположены к этому заболеванию маленькие дети.

Симптомы эпиглоттита у детей:
- остро начинающееся, быстро, в течение нескольких часов, распространяющееся опухание дыхательных путей у входа в гортань,
- очень сильная одышка с инспираторным стридором (свистящим дыханием) и громкими хрипами (затруднения при глотании, сопровождающиеся сильнейшим слюноотделением),
- частые дыхательные движения и втягивание межреберного промежутка при нехватке воздуха,
- испуганное выражение лица,
- пот, бледная кожа,
- быстрое прогрессирующее изнурение и слабость.
Опасными признаками этой патологии органов дыхания у ребенка являются голубоватый цвет кожи или замедление дыхательных движений из-за потери сил, потеря сознания, а также почти не прощупывающийся, слабый частый пульс. Возникает опасность смерти от удушья. Похожую картину можно наблюдать при крупе.

Однако при гнойном воспалении надгортанного хряща имеются следующие отличительные особенности: в течение нескольких минут или нескольких часов наблюдается гораздо более быстрое протекание заболевания, вплоть до развития его самой тяжелой стадии, представляющей смертельную опасность: более высокая температура; охриплость или кашель, которых, впрочем, может и не быть вообще; в большинстве случаев, боль при глотании, затрудненное глотание, в некоторых случаях — с вытеканием изо рта слюны.
Осложнения эпиглоттита: удушье, мозговые нарушения из-за нехватки кислорода, сердечная недостаточность.
Затрудненное дыхание, ощущение, как будто не хватает воздуха, кислорода: первая помощь
В случае если рядом оказался человек, у которого возник приступ нехватки воздуха — срочно откройте окна, подведите и посадите у окна. Осмотрите, не было ли травм, попадания вовнутрь чего либо. По возможности осмотрите, нет ли отека. Параллельно этому вызывайте скорую и в телефонном режиме опишите возникшую ситуацию, в зависимости от обстоятельств медики отрегулируют ваши действия.
https://youtube.com/watch?v=DiOmyI4PtSA
В случае, если это ваш родственник или знакомый и ситуация возникла не в первый раз — вы наверняка знаете что у больного есть лекарства. Незамедлительно дайте лекарство, чтобы снять симптомы.
Методы лечения психосоматических нарушений дыхания
Из-за того, что болезнь может иметь отсроченный характер, установить точную причину и подобрать лечение бывает сложно. Особенно сложно сделать это самостоятельно. Потому рекомендуем не рисковать (чем старее травма, тем сложнее ее лечить), а сразу посетить психолога. Но не будет лишним обратиться и к пульмонологу. А пока мы подобрали несколько упражнений и рекомендаций, которые помогут облегчить состояние.
Как избавиться от чувства удушья
Для полного исцеления необходимо избавиться от психотравмы. Поможет в этом психотерапия. Клиент должен понять, что воздух на самом деле не закончится. Приступ надуман, а страх, который возникает, только усугубляет его.
На сеансах терапии важно разобраться не только со старыми проблемами, но и заняться развитием личности. Астматик должен обрести самостоятельность, научиться принимать решения и нести за них ответственность
Необходимо научиться выражать все чувства, говорить о том, что волнует. То есть клиент должен понять и принять свое Я, научиться выражать и отстаивать свое мнение.
Для более качественного лечения психотерапевт должен узнать всю историю жизни клиента, полную историю болезни, в том числе наследственные риски
А кроме этого важно изучить особенности членов семьи, их анамнез. Причины астмы всегда заложены в семье больного
Рекомендации при дыхательном неврозе
Кроме сеансов психотерапии и коррекции образа жизни при дыхательном неврозе поможет дыхательная гимнастика и ряд рекомендаций:
- Откажитесь от сигарет и алкоголя, других вредных привычек.
- Проветривайте комнату.
- Занимайтесь спортом, старайтесь больше ходить пешком.
- Следите за режимом сна, труда и отдыха.
- Избегайте физического и интеллектуального переутомления.
Техника дыхательной гимнастики
Выполняйте ежедневно следующую дыхательную технику:
- Сядьте или встаньте, держите спину прямой.
- Сделайте глубокий вдох носом и округлите живот. Ощутите и представьте, как воздух заполняет ваш живот.
- Представьте, как воздух из живота поднимается выше.
- Задержите дыхание на несколько секунд и медленно выдохните.
- Ощутите, как воздух покидает ваш живот, грудь и другие части тела.
Повторите упражнение несколько раз. Проводите гимнастику ежедневно.
Профилактика
Для профилактики проблем нужно повышать стрессоустойчивость и убирать из жизни негативные факторы
Что еще важно делать в целях профилактики и преодоления приступа:
- Признайте, что вам тяжело дышать. И признайте, что это может случиться с каждым. Теперь вы знаете причины и механизм развития болезни.
- Усвойте, что это только временный сбой. Вы совершенно здоровы, но нужно поработать над сознанием.
- Дышите осознанно, глубоко и размеренно. Не забывайте практиковать дыхательную гимнастику.
- Анализируйте проблему, развивайте мышление.
Приступы удушья и одышка могут носить как патологический, так и временный характер. Их основа может быть как чисто психосоматической, так и медицинской в сочетании с психосоматической. При любых признаках болезни необходимо посетить врача. Не стоит запускать ситуацию – профилактика никогда не навредит.
Психосоматика болезней органов дыхания

Вспомните, как в ситуации ужаса, растерянности или удивления перехватывает дыхание. Или как учащается дыхание в моменты гнева и замедляется при испуге. Так и работает психосоматика дыхательных болезней. Всему виной хронические стрессы и потрясения.
Невротические проявления
Психосоматика дыхания дополняется чувством жжения и тяжести в ногах. Иногда возникает чувство удушья, наблюдаются спазмы мышц, судороги и оцепенение рук, оледенение губ и страх смерти от удушения.
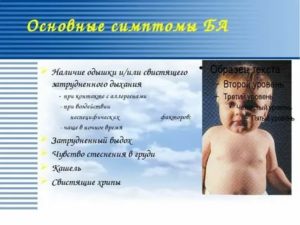
Бронхиальная астма
При астме отекает слизистая оболочка носоглотки, меняется характер выделений. Во время приступа человек страдает от удушья, не может вдохнуть. Как и другие проблемы органов дыхания, астма имеет психосоматическую основу. Причины приступа: гнев, злость, страх, обида.
Связь органов дыхания с психологическим состоянием человека

Все эмоции, которые мы испытываем, отражаются на дыхании. Одни (гнев, агрессия) повышают возбудимость и учащают дыхание, что приводит к гипервентиляции легких. А другие замедляют дыхание и буквально душа нас (страх, обида). При радости мы вдыхаем очень глубоко, а при печали или обиде дышим поверхностно и часто.
Не только эмоции влияют на характер дыхания, но и особенности личности. Например, трусы дышат поверхностно и часто. Открытые люди дышат полной грудью, глубоко вдыхают и глубоко выдыхают. Люди, «задушенные» чужой заботой страдают от реальных приступов астмы. А те, кто привык подавлять эмоции и жить по чужой указке, боятся даже вздохнуть самостоятельно.
Психогенная одышка: откуда берется
Психогенная одышка – форма невроза, возникающая в ответ на реальную или мнимую психотравму. Как правило, не имеет соматических оснований. Приступ возникает в любое время, при любом положении тела. Часто такой вид одышки сочетается с истерическим, депрессивным и паническим расстройством.
Психогенная астма
Люди с астмой не могут дышать полной грудью. Мир кажется им сложным, давящим, враждебным и нестабильным. Такая установка формируется еще в детстве. Причина: дефицит или избыток родительской любви.
Все больные имеют схожий психологический портрет:
- подавленная агрессия;
- постоянное эмоционально воздержание;
- тревожность;
- чувство неопределенности;
- недоверчивость и подозрительность;
- сексуальная холодность;
- гиперчувствительность к неприятным запахам;
- страх осуждения;
- зависимость от чужого мнения.
Больные испытывают противоречивое сочетание потребности в любви, внимании, заботе и желания проявить агрессию, ответить злостью на непереносимость мира. Именно подавленная агрессия и становится основной причиной удушающего приступа.
Полипы в носу
Полипы носовой полости — это образования круглой формы, которые являются безболезненными и сами по себе не вызывают неприятных ощущений. При этом они могут провоцировать ряд симптомов, существенно влияющих на качество жизни.
Прежде всего, полипы существенно затрудняют или делают вообще невозможным носовое дыхание. Кроме того, вследствие сдавливания тканей нервных окончаний возникает головная боль. Возможно появление слизистых выделений, а также частое чихание — это полип касается внутренних ресничек слизистой, которые классифицируют его как инородное тело и пытаются от него избавиться. При полипах носовой полости вероятны проблемы с обонянием вплоть до полной его потери, а также характерно нарушение голоса, гнусавость.
Полипы носовой полости удаляются хирургическим путем, после чего проводится лечение, направленное на предотвращение рецидива.
Ингаляции
В схему лечения любых заболеваний дыхательных путей включают ингаляции, даже в том случае, если болезни протекают без сильного кашля. Их следует проводить несколько раз в день и последний раз перед сном. Для ингаляций могут быть использованы такие растворы:
- Щелочная минеральная вода, с предварительно выпущенным газом.
- Раствор пищевой соды.
- Физраствор.
Проводить ингаляции желательно через небулайзер. Благодаря этому прибору лекарственные растворы преобразуются в аэрозоль, который оседает на слизистой оболочке дыхательных органов.
При выраженном бронхоспазме больному ребёнку могут быть прописаны ингаляции с Беродуалом. Детям до 7 лет обычно прописывают не более 10 капель этого препарата на одну процедуру. Предварительно его разводят физраствором.
Остаток лекарственного раствора нельзя использовать повторно, его выливают из контейнера и ёмкость моют. Лекарство следует заливать в прибор непосредственно перед процедурой.
Насморк и заложенность носа
И если для взрослого человека это неприятно, то для грудного ребёнка заложенный нос — целая проблема. Так как новорождённый ребёнок не умеет дышать ртом, заложенность носа у грудничка может стать причиной отказа от груди, беспокойства, нарушения сна.
Насморк и заложенность носа у грудничка также может быть из-за аллергии, прорезывания зубов, сухого и пыльного воздуха, но самой частой причиной становится ОРВИ. Осложняют ситуацию и анатомические особенности младенцев. Сама полость носа короче и уже, чем у взрослых людей. Резко сужены носовые ходы, слизистая оболочка носа нежная, легкоранимая.
У ребёнка заложен нос — что делать?
Что понадобится:
1. Промывание носа каждые 2 — 3 часа. Для промывания подходит любой солевой раствор (физиологический раствор, Ринорин, Аквалор беби, Отривин беби). Если у вас ребёнок до года, отдайте предпочтение каплям.
2. Аспиратор. Это приспособление продаётся в аптеке, вариантов множество:
- аспиратор в виде спринцовки – старое доброе приспособление, знакомое всем, в том числе нашим мамам и бабушкам. Но, увы, они дёшевы и неэффективны;
- механические аспираторы состоят из трубочки, контейнера для сбора слизи и сменного фильтра;
- электрические аспираторы – самые простые в применении. Трубочку вводят в нос ребёнку, нажимают кнопку, и аспиратор всё делает сам.
Что делать:
- Каждые 2 — 3 часа промывать нос солевым раствором, закапывая по 7 — 8 капель в каждую ноздрю.
- Детям, умеющим сморкаться, нужно объяснить, что делать. Малышам, не умеющим сморкаться, необходимо удалить слизь аспиратором или ватной турундой.
- Помещение, в котором находится ребёнок, должно быть проветрено, хорошо убрано, увлажнено, в комнате не должно быть посторонних запахов.
- Спать ребёнку лучше с приподнятым изголовьем.
- Обратитесь к своему врачу для осмотра и дальнейших рекомендаций.
Будьте осторожны с сосудосуживающими каплями. Не всем и не всегда можно их использовать.
Если вам назначили такие капли, строго соблюдайте рекомендации врача по их применению.
Лечение одышки у ребенка
Лечение первых приступов у ребенка, как правило, начинается с ингаляционного бронходилятатора, такого как альбутерола. Чтобы обеспечить в легкие наилучшее поступление, необходимо использование небулайзера или дозирующего ингалятора. Не обладают эффективностью аэрозоли или распыление вблизи пациента. При возникновении второго эпизода, возможно, будет необходимым назначение короткого курса оральных кортикостероидов (к примеру, преднизолона в течение 5 дней по 1-2 мг/кг/в день). Следует задокументировать реакцию на медикаменты.
При возникновении третьей атаки необходимо испытать контролирующие медикаменты. При наличии у ребенка атопии или позитивного API, врачом должен быть рассмотрен вопрос о применении терапии, с помощью которой можно предотвратить приступы.
Если пациент не поддается медикаментозной терапии, то он должен быть подвергнут врачом дальнейшему обследованию, чтобы определить неэффективное назначение ингаляционных средств, возможность альтернативного диагноза и иных причин медикаментозной терапии, которая не принесла результата.
Мероприятия, носящие немедикаментозный характер, довольно простые. Необходимо не суетиться и не паниковать при появлении у ребенка отдышки, поскольку ребенку передается от родителей страх, вследствие чего усиливается спазм бронхов. Необходимо обеспечение спокойной окружающей обстановки, доступа в помещение свежего воздуха, одежды, которая не стесняла бы дыхательных движений ребенка, увлажнение воздуха, обеспечиваемое развешиванием на батареях мокрых тканей, прикладывание к ногам теплой грелки (или принятие горячей ножной ванны), вдыхание 2,5% раствора соды. Эти мероприятия относятся к минимуму доврачебной помощи.