Врач-педиатр о миокардите у ребёнка: что важно знать родителю?
Содержание статьи
- Профилактика миокардита
- Соблюдение санитарно-гигиенических норм
- Предупреждение и лечение очагов хронического воспаления
- Поддержка иммунной системы
- Симптомы
- Какие анализы выявляют миокардит?
- Инфекционный миокардит у детей – Педиатор
- Профилактика
- Лечение Миокардита у детей:
- Прогноз миокардита у детей
- Диспансеризация детей
- Инструментальная диагностика миокардита у детей
- Данные электрокардиографии и холтеровского мониторирования
- Данные эхокардиографии
- Рентгенография органов грудной клетки
- Сцинтиграфия миокарда
- Катетеризация сердца и трансвенозная эндомиокардиальная биопсия
- Причины миокардита
- Диагностика
- Полный анализ крови
- Исследование мазка крови
- Исследование костного мозга
- Другие исследования
- Лечение микроспории у детей. Общие принципы
- Диагностика
- Причины
- Этиологические факторы
- Предрасполагающие факторы развития хронической ТП у детей
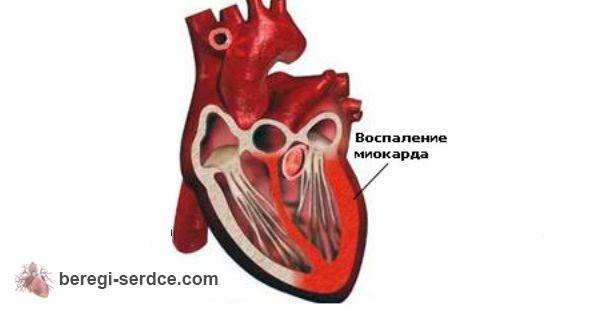
- Проявления миокардита
- Немного истории
- Как попасть к детскому врачу: прием на дому и в поликлинике
- Вызов педиатра на дом
- Прием у педиатра в поликлинике
- Кардиометаболическая терапия.
Профилактика миокардита
Различают следующие меры профилактики миокардита:
- соблюдение санитарно-гигиенических норм;
- предупреждение и лечение очагов хронического воспаления;
- поддержка иммунной системы;
- врачебное наблюдение.
Соблюдение санитарно-гигиенических норм
гигиеныдо первого эпизода болезнив стадии ремиссииСуществуют следующие санитарно-гигиенические правила:
- регулярное мытье рук с использованием мыла (особенно после игр с животными, после возвращения с улицы, перед едой);
- отказ от использования чужих предметов одежды и личных принадлежностей (головных уборов и обуви, расчесок, посуды);
- ограничение контактов с инфицированными людьми или животными;
- мытье овощей и фруктов горячей водой перед употреблением;
- использование антисептических средств или спирта для обработки рук при посещении общественных мест с высокой вероятностью заражения (туалетов, транспорта, больниц);
- приобретение пищевых товаров в местах санкционированной торговли (магазинах, сертифицированных рынках) с соответствующим сроком годности;
- использование защитных масок для лица и перчаток при проведении земельных работ, уборке помещений, в которых содержатся животные;
- применение специальной экипировки (одежды, обуви, головных уборов) во время охоты, рыбалки, отдыха на природе (особенно в весенне-осенний период).
Предупреждение и лечение очагов хронического воспаления
или их родственникиболезнями сердцагландахтонзиллиткариесгайморитяичникахаднекситнапример, физиотерапию, диету
Поддержка иммунной системы
иммуномодуляторовСуществуют следующие препараты для укрепления иммунитета:
- ликопид;
- кагоцел;
- арбидол;
- виферон;
- деринат;
- амиксин;
- иммунал;
- афлубин.
весна, осень
Симптомы
 Проявлением миокардита может быть ощущение дискомфорта или боли в области сердца.
Проявлением миокардита может быть ощущение дискомфорта или боли в области сердца.
Нет такого клинического симптома, который бы позволял со стопроцентной точностью диагностировать миокардит. Миокардиты у детей характеризуются тяжестью течения и быстрым нарастанием симптомов.
Клинические проявления миокардита в детском возрасте могут несколько отличаться в зависимости от:
- причины, вызвавшей миокардит;
- глубины поражения и степени распространенности воспалительного процесса в сердечной мышце;
- варианта течения.
Различают такие формы миокардита:
- по течению: острый, подострый и хронический миокардит;
- по распространенности воспалительного процесса: изолированный (или очаговый) и диффузный;
- по степени тяжести: легкой степени, среднетяжелой и тяжелой;
- по клиническим проявлениям: типичная, стертая, бессимптомная формы.
Некоторые ученые выделяют помимо острого еще сверхострый, или молниеносный (фульминантный) миокардит, хронический активный и хронический персистирующий варианты течения заболевания.
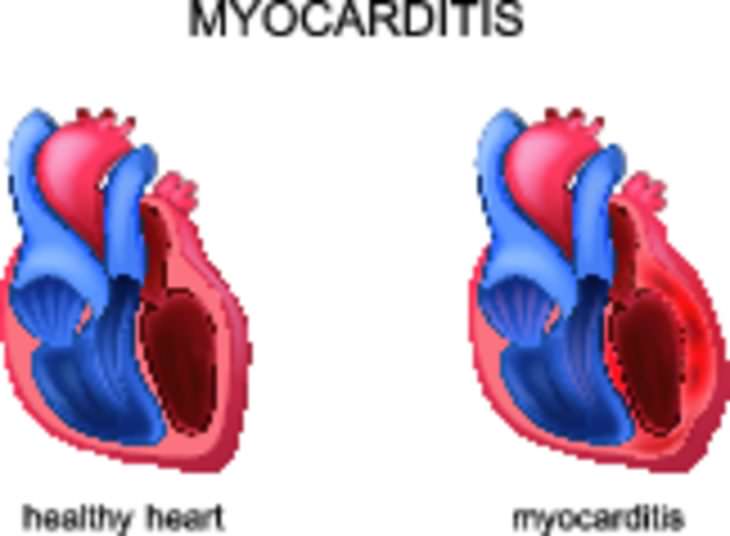
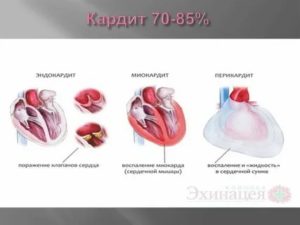
Воспаление одного лишь миокарда встречается редко. Обычно воспаление, помимо мышцы, распространяется и на внутреннюю оболочку сердца (эндокардит), и на наружную (перикардит). В такой совокупности обнаруживаются изменения у каждого третьего ребенка с миокардитом в раннем возрасте. Распространенность воспаления влияет на клинические проявления заболевания.
В период новорожденности (4 недели после рождения младенца) врожденный миокардит протекает тяжело и имеет такие проявления: кожные покровы малыша бледные с сероватым оттенком; выражена слабость (ребенок быстро устает во время кормления); вес нарастает очень медленно.
Одышка и сердцебиение вначале появляются во время купания, кормления, дефекации, пеленания, а в последующем и в спокойном состоянии.
Могут появиться отеки. Врач при осмотре обнаруживает учащение сердцебиения и расширение границ сердца. Появляется и прогрессирует в динамике сердечная недостаточность. Появляются и нарастают отеки, за счет этого увеличивается масса тела ребенка. Увеличивается в размерах печень, иногда и селезенка. Сокращается суточное количество мочи.
У грудничков миокардит развивается или на фоне текущей инфекции, или спустя неделю и более после нее. Температура повышается в пределах 37,5° С, а иногда и до высоких цифр. Кожа бледная, с синюшным оттенком. Отмечается слабость, учащенное сердцебиение, ребенок отказывается от груди, капризничает, теряет вес.
Миокардит у грудничков может начаться с одышки. У деток после 2 лет начальными проявлениями могут быть выраженные боли в животе.
Ручки и ножки малыша холодные. Ребенок вялый. Врач отмечает расширение границ сердца, увеличение в размерах печени. Ребенок отстает в физическом развитии.
Может появиться сухой кашель. При тяжелом течении заболевания возможно появление отека в альвеолах легких, в таком состоянии врач сможет выслушать влажные хрипы. В критических случаях развивается отек легких и возможен летальный исход.
В старшем возрасте детей миокардит протекает в острой, подострой и хронической рецидивирующей форме, имеет более доброкачественное течение. После перенесенной инфекции миокардит в течение 2-3 недель ничем не проявляется.
Затем появляются слабость, повышенная утомляемость, бледность кожных покровов, некоторое снижение веса. Температура тела может оставаться нормальной или незначительно повышаться. Могут беспокоить детей боли в мышцах и суставах, иногда боли в животе.
Дети дошкольного и школьного возраста ощущают боли в области сердца и одышку. Вначале они появляются только при физической нагрузке, а в последующем – и в покое. Сердечные боли хоть и не резко выражены, но длительные и плохо снимаются лекарственными препаратами.
Отмечается нарушение сна у ребенка, головная боль, головокружение, повышенная утомляемость, обмороки. У некоторых детей могут появиться нарушения пищеварения.
Учащение сердцебиения (а иногда урежение его за счет нарушения проводимости) и расширение границ сердца отмечаются реже. Но зато может появиться нарушение ритма сердечной деятельности, отеки на нижних конечностях, увеличение печени.
Тяжестью течения отличается идиопатический миокардит.
Для диффузного миокардита характерно больше снижение сократительной способности миокарда, что проявляется развитием сердечной недостаточности. При очаговом процессе более характерно поражение проводящей системы, что проявляется клинически нарушениями ритма.
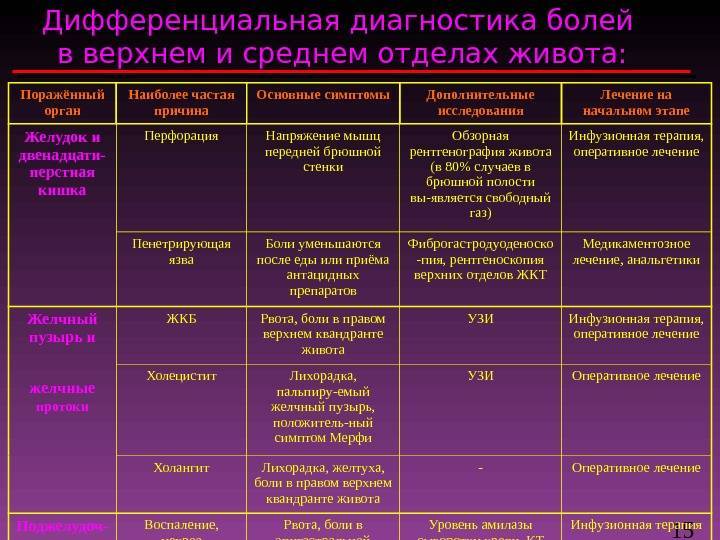
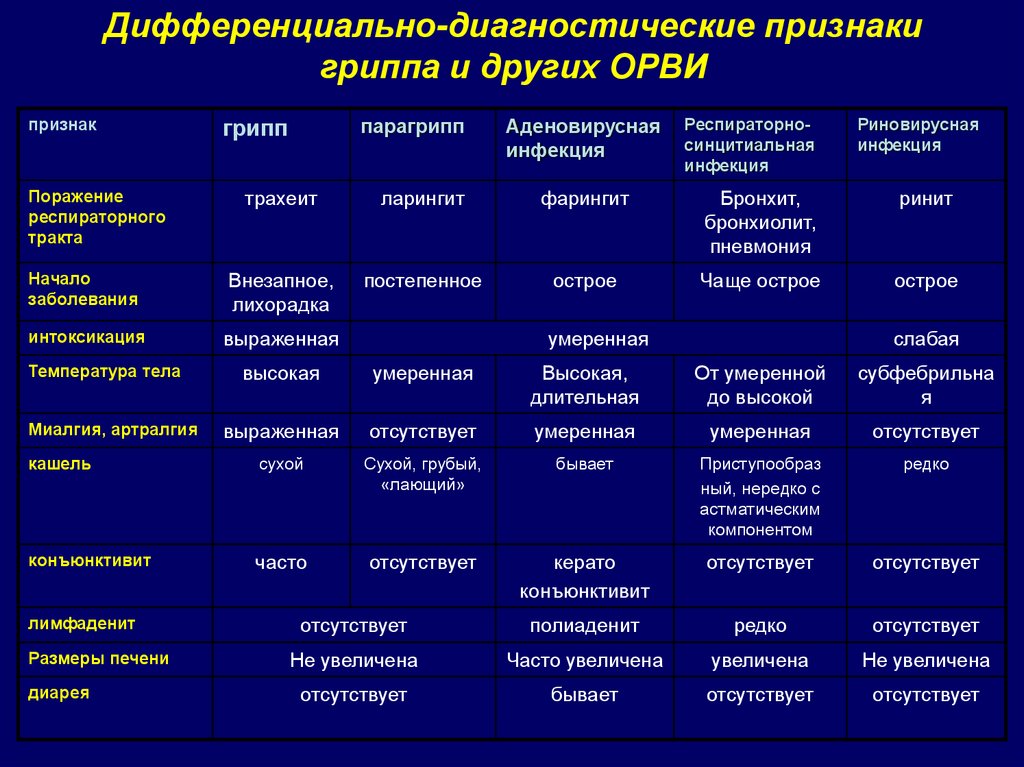
Какие анализы выявляют миокардит?
| Метод диагностики | Изменения, которые могут быть выявлены | Пояснение |
| ЭКГ (электрокардиография) – исследование, при котором электрические импульсы, возникающие в сердце, регистрируются в виде кривой. Помогает оценить нарушения ритма сердечных сокращений, состояние миокарда. | ЭКГ в норме. Никаких изменений не обнаружено. | Если при миокардите на электрокардиограмме не выявляется никаких изменений, то поставить диагноз бывает очень сложно. |
|
Эти признаки дают возможность более уверенно поставить диагноз миокардита. | |
| При миокардите изменения на ЭКГ непостоянны. Они исчезают сами по себе или после приема некоторых лекарственных препаратов. На этом основаны специальные пробы: у пациента снимают ЭКГ дважды, до и после приема лекарства, а затем сравнивают результаты.Если изменения на ЭКГ стойкие и не исчезают со временем, то это может быть обусловлено хроническим миокардитом, при котором происходит склероз (развитие рубцовой ткани на месте воспаления). По данным электрокардиографии миокардит часто бывает невозможно отличить от ишемической болезни сердца, гипертонической болезни, врожденных пороков. Врач ставит диагноз после всестороннего осмотра пациента и проведения полного комплекса диагностики. | ||
| Рентгенография, компьютерная томография, магнитно-резонансная томография. Позволяют визуализировать сердце, оценить степень его увеличения и утолщения стенок. Вентрикулография – специальное исследование, при котором камеры сердца предварительно заполняют контрастным веществом, после чего делают снимки. | Размеры сердца не изменены. | Миокардит нельзя исключить, но постановка диагноза становится проблематичной. |
| Увеличен в размерах только левый желудочек. | Заболевание, скорее всего, средней степени тяжести. | |
|
Тяжелое течение миокардита. | |
| УЗИ сердца – позволяет визуализировать орган, оценить степень его увеличения и степень утолщения миокарда. |
|
Степень выраженности изменений свидетельствует о степени тяжести воспалительного процесса. УЗИ помогает отличить миокардит от других заболеваний, например, от пороков клапанов. |
| Ультразвуковая допплерография и дуплексное сканирование. Данные ультразвуковые методики помогают оценить кровоток в венечных сосудах и полостях сердца. | В основном предназначены для того, чтобы отличить миокардит от других заболеваний сердца. | |
| Общий анализ крови. |
|
Эти изменения указывают на наличие воспалительного процесса в организме, на недавно перенесенную инфекцию, которая могла стать причиной миокардита. |
| Биохимический анализ крови | Изменения в составе:
|
Эти изменения указывают на наличие воспалительного процесса в организме, на недавно перенесенную инфекцию, которая могла стать причиной миокардита. |
| Повышение содержания некоторых ферментов: креатинфосфокиназа, лактатдегидрогеназа. | Свидетельствует о разрушении мышечных волокон в сердце в результате воспаления. | |
| Исследование уровня антител в крови (иммуноглобулинов). | Увеличение количества антител, защищающих организм от определенных видов бактерий, вирусов. | Текущая или перенесенная инфекция, которая, возможно, является причиной миокардита. |
| Иммунологические исследования крови. | Выявляют изменения, свидетельствующие об аутоиммунных реакциях. | Помогают подтвердить аллергическое происхождение миокардита. |
Инфекционный миокардит у детей – Педиатор

- Миокардит у детей: 5 главных причин, симптомы, 10 методов диагностики и 7 способов лечения, профилактика
- Инфекционный миокардит у детей: причины, симптомы, диагностика, лечение
- Инфекционный миокардит у детей: причины, симптомы, диагностика, лечение. Миокардит у детей: симптомы, диагностика и лечение
- Миокардит у детей
Последнее обновление статьи: 06.04.2018 г.
В период эпидемии дифтерии в 1990 — 92 годах частота миокардита у детей достигала до 60 %, со смертельными исходами в 20 % случаях.
Впервые о миокардите заговорили в 1837 году. Миокардит может быть как самостоятельным заболеванием, так и являться осложнением инфекционной патологии.
Если говорить о частоте встречаемости среди всех сердечно-сосудистых заболеваний, то на долю миокардита выходит до 11 % случаев среди детского населения.
Школьникова М. А., профессор: «Диагностика миокардита затруднена тем, что он протекает бессимптомно, эта болезнь преимущественно детского возраста».
- Вирусы.
- Бактерии.
- Инфекционные факторы.
- Аллергические компоненты.
- Системные заболевания.
В более половины случаев миокардит вызывают вирусы. В последние годы выявлено преобладание аденовирусов у детей.
У детей раннего возраста преобладающую роль играют энтеровирусы, аденовирусы, вирус простого герпеса. Если во время беременности мама перенесла какую-либо инфекцию, следует очень внимательно отнестись к сердечной мышце малыша.
Также миокардиты у детей могут возникать после ожогов, трансплантации внутренних органов, при лекарственном отравлении, бронхиальной астме.
Профилактика
1. Первичная профилактика:
- профилактика внутриутробных инфекций, своевременное их выявление и лечение
- иммунопрофилактика инфекций;
- расширение Национального календаря прививок;
- сезонная профилактика гриппа и ОРВИ;
- закаливание ребёнка;
- санация очагов инфекции;
- своевременное лечение кариеса, тонзиллита.
2. Вторичная профилактика. Правильное диспансерное наблюдение и реабилитация излеченных от миокардита. Адекватное лечение детей со стертыми клиническими формами миокардита.
Инфекционный миокардит — грозное заболевание с тяжёлыми осложнениями. Но если внимательно относиться к ребёнку и делать ежегодные обследования, хотя бы минимальные лабораторные и инструментальные, то можно избежать этой проблемы.
Врач педиатр всегда должен настороженно относиться к часто болеющим малышам с хроническими инфекциями и вовремя направлять к детскому кардиологу.
Оценка статьи:
Лечение Миокардита у детей:
Острый миокардит у ребенка лечат в стационаре. Лечат основное заболевание которое стало причиной миокардита. Этиотропное лечение применяют, только если точно известен возбудитель болезни. Специфическая терапия не разработана. В острой фазе ребенок обязательно должен придерживаться постельного режима на 10-14 суток, чтобы сократить потребности организма в обороте крови.
Исследования показали, что внутривенный гаммаглобулин эффективен для лечения острого миокардита с улучшением левожелудочковой функции и показателя выживаемости.
Применяют для лечения миокардита у детей в основном симптоматическую терапию, чтобы вылечить сердечную недостаточность. Если есть выраженная сердечная недостаточность, применяют такие препараты: добутамин, допамин. При избыточном содержании экстрацеллюлярной жидкости для снижения преднагрузки назначают диуретики.
В некоторых случаях врачи могут назначить имплантацию искусственного водителя ритма или трансвенозную кардиостимуляцию. При тяжелой форме миокардита у детей применяют глюкокортикостероиды. Чаще всего это такой препарат как преднизолон. Показаниями могут быть выраженная сердечная недостаточность, выпот в перикард, аутоиммунная природа заболевания и пр.
Прогноз миокардита у детей
Прогноз зависит от возраста больного ребенка, природы заболевания, состояния иммунитета. Вероятно наступление внезапной смерти, сердечная недостаточность, нарушения ритма и проводимости, дилатационная кардиомиопатия, кардиосклероз, тромбоэмболии или выздоровление.
Большинство пациентов с легким течением заболевания выздоравливают без резидуальной дисфункции сердца. У некоторых детей последствие рассматриваемой болезни может быть дилатационная кардиомиопатия и хронический миокардит.
Диспансеризация детей
После миокардита ребенок должен наблюдаться у педиатра или детского кардиоревматолога. На протяжении 4 месяцев после выписки из больницы ребенка осмтривают 1 раз в месяц, дальше на протяжении 12 месяцев осмотр проводится у раз в квартал, далее – 1 раз в пол года. Если есть показания, то осмотр может проводиться чаще. При каждом посещении врача проводят ЭКГ. Раз в год проводят ЭхоКГ (или чаще).
Инструментальная диагностика миокардита у детей
Существенное значение в установлении диагноза миокардита имеют ЭКГ и ЭхоКГ. Особо следует отметить необходимость проведения холтеровского (суточного) мониторирования данных ЭКГ, позволяющего выявить нарушения ритма и проводимости, не обнаруженные при обычной ЭКГ.
Данные электрокардиографии и холтеровского мониторирования
Характер изменений на ЭКГ широко варьирует, наиболее часто отмечают следующие:
- синусовая тахикардия;
- снижение вольтажа зубцов;
- нарушения ритма (чаще экстрасистолия) и проводимости (АВ-блокады I-II степени) сердца, чаще выявляемые при проведении холтеровского мониторирования данных ЭКГ;
- неспецифические изменения сегмента ST и зубца Т.
Изменения данных ЭКГ в острый период характеризуются быстрой сменой патологических признаков, часто их совокупностью, при выздоровлении происходит полная нормализация параметров.
[], [], [], [], [], [], [], [], []
Данные эхокардиографии
При эхокардиографическом исследовании часто обнаруживают такие изменения:
- нарушение систолической и/или диастолической функции левого желудочка;
- дилатация полостей сердца, преимущественно левого желудочка;
- симптомы митральной регургитации вследствие относительной недостаточности митрального клапана;
- экссудат в полости перикарда.
При фокальном миокардите могут быть и нормальные показатели. Ценность ЭхоКГ при кардиомегалии состоит главным образом в исключении других возможных причин ухудшения состояния ребёнка (врождённый порок сердца и др.).
[], [], [], [], [], [], [], [], [], []
Рентгенография органов грудной клетки
Важную роль в выявлении кардиомегалии у детей играет рентгенологический метод исследования, так как позволяет получить более точное представление о степени увеличения сердца, чем при перкуссии, а также оценить состояние малого круга кровообращения (застой в лёгких).
Сцинтиграфия миокарда
Некротические и воспалительные изменения миокарда выявляют с помощью сцинтиграфии с 67Ga и антимиозиновых антител, меченных 111In. Однако ценность данного метода для клинической практики у детей не доказана.
Катетеризация сердца и трансвенозная эндомиокардиальная биопсия
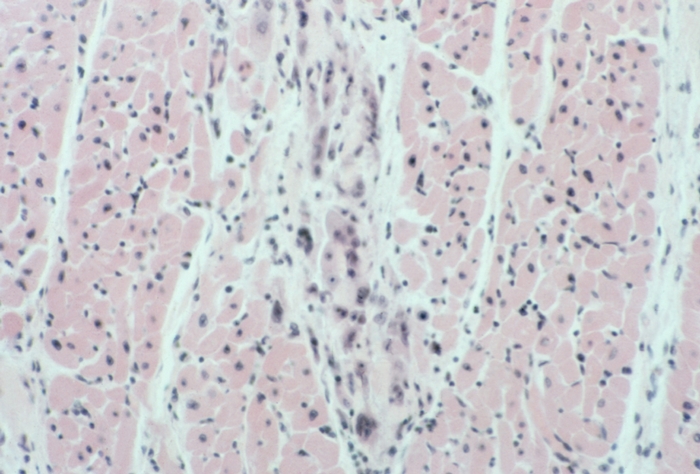
Катетеризация сердца позволяет провести гистологическое и иммунологическое исследование миокарда для выявления признаков воспаления. Однако, несмотря на высокую информативность, биопсию миокарда, особенно у детей, применяют ограниченно, что связано с рядом причин: в интерпретации результатов существует немало сложностей (возможность получения ложноположительных и ложноотри-цательных результатов), метод технически сложен и требует наличия специально обученного персонала, высока стоимость, вероятность тяжёлых осложнений.
Причины миокардита

Различают врожденный и приобретенный миокардит. Причины развития миокардита очень разнообразны и обусловлены воздействием различных факторов.
Инфекции:
- бактериальные (при стрептококковой инфекции, менингококковой, при дифтерии, туберкулезе, бруцеллезе и др.);
- вирусные (вызванные энтеровирусами, аденовирусами, цитомегаловирусами, вирусами гриппа, гепатитов, полиомиелита; Эпштейна-Барра и др.);
- грибковые (при кандидозах, аспергиллезе, актиномикозе и др.);
- спирохетозные (при лептоспирозе, болезни Лайма, боррелиозе);
- риккетсиозные (при сыпном тифе, лихорадке Ку);
- вызванные простейшими (при малярии, лейшманиозе, токсоплазмозе и др.).
Глистные инвазии:
- при трихинеллезе;
- цистицеркозе;
- эхинококкозе и др.
Токсические и химические факторы:
- укус змеи, осы и пр.;
- воздействие угарного газа, ртути, мышьяка и пр.;
- употребление наркотических средств и алкоголя (у подростков).
Физические факторы:
- ионизирующее излучение;
- переохлаждение;
- перегревание.
Воздействие некоторых лекарственных средств:
- антибиотиков ;
- сульфаниламидных препаратов;
- вакцин и сывороток;
- спиронолактона и пр.
Кроме перечисленных, предрасполагающими являются также аутоиммунные и аллергические заболевания.
Как видно из вышесказанного, причиной развития миокардита может стать любая инфекция, но доминирующее значение у детей имеют вирусные заболевания, среди которых чаще всего миокардиты вызывают аденовирусы, энтеровирусы Коксаки, вирусы гриппа.
Из бактериальных инфекций наиболее часто развивается миокардит при ревматизме, скарлатине и дифтерии.
Часто у детей также отмечается миокардит при аллергических реакциях, при воздействии токсинов и врожденный (развившийся внутриутробно вследствие инфицирования женщины в период беременности). При аутоиммунных миокардитах в организме ребенка вырабатываются антитела к собственным клеткам мышцы сердца, разрушающие миокард.
Если рассматривать причину миокардитов в зависимости от возраста ребенка, то в раннем возрасте заболевание имеет вирусное, бактериальное и токсическое происхождение, а в старшем возрасте более характерно развитие миокардита при инфекционно-аллергических заболеваниях.
Аутоиммунный миокардит может отмечаться при аллергических реакциях замедленного типа, но может быть и самостоятельным заболеванием.
В некоторых случаях причину миокардита установить не удается, и тогда говорят об идиопатическом миокардите.
Диагностика

Для диагностики ТП необходимо исключить другие возможные причины кровотечения и низкого уровня тромбоцитов, например, основное заболевание или лекарства, которые ваш ребёнок может принимать.
Специалисту потребуется собрать анамнез, провести физикальный осмотр и выполнить несколько лабораторных исследований.
Полный анализ крови
Это исследование используется для определения количества клеток крови, включая тромбоциты, в образце. При ТП количество лейкоцитов и эритроцитов обычно нормальное, но число тромбоцитов снижено.
Исследование мазка крови
Этот метод часто используется для подтверждения уровня тромбоцитов, обнаруженных при полном анализе крови. Образец крови помещают на слайд и исследуют под микроскопом.
Исследование костного мозга
Этот тест помогает определить причину низкого количества тромбоцитов, хотя некоторые гематологи не рекомендую использование этого метода для детей с ТП.
У пациентов с ТП костный мозг будет в норме, потому что низкое число тромбоцитов обусловлено разрушением этих клеток в кровотоке и селезёнке, а не нарушениями в костном мозге.
Другие исследования
Анализ крови на ВИЧ должен проводиться в группах риска, особенно среди сексуально активных подростков. Прямой тест на антиглобулин следует делать, если есть необъяснимая анемия, чтобы исключить синдром Эванса (аутоиммунная гемолитическая анемия и тромбоцитопения).
Лечение микроспории у детей. Общие принципы
Чтобы быстро вылечить микроспорию у ребенка, необходимо вовремя начать терапию и правильно подобрать противогрибковое лечение. Длительное неэффективное лечение или сглаживание симптомов заболевания народными средствами приводит к нагноению очагов поражения и частым рецидивам заболевания.
Как правильно лечить микроспорию у детей, может определить только врач-дерматолог.
Терапия различных форм микроспории имеет свои особенности, но принципы лечения схожи.
- Если грибок поразил только кожу, а пушковые волосы оказались нетронутыми, то применения местных препаратов будет достаточно.
- Если поражена волосистая часть головы или симптомы заражения видны на пушковых волосах, необходим прием противогрибковых препаратов внутрь.
- Лечение препаратами против грибковой инфекции продолжается в той же дозе в течение недели после исчезновения симптомов болезни. Эта мера предотвращает повторное возникновение болезни.
Диагностика
Для выявления заболевания применяется лабораторный и аппаратный метод, но начинается всё с осмотра у терапевта или кардиолога. Если ребёнок маленький, врач выясняет обстоятельства и предшествующие болезни события, которые могли бы вызвать начало миокардита у малыша, а также у матери, если болен новорождённый.
Визуальный осмотр позволяет понять, насколько далеко зашло течение недуга – судить об этом можно по синюшному оттенку кожи, при прослушивании обнаруживаются хрипы и шумы в органе. Также определяется частота сердечного ритма, наличие таких признаков, как отёчность, тяжёлое дыхание, одышка. Доктор может изучить, насколько превышают нормальный размер важные внутренние органы – селезёнка и печень. Это делается с учётом возраста маленького пациента, значений его роста и веса.
Другие методы исследования:
- анализ крови (общий, расширенный) нужен для получения информации о состоянии лейкоцитов, эритроцитов, чтобы подтвердить воспалительный процесс;
- обязателен серологический анализ крови – выявленные антитела могут дать представление о перенесённой инфекции;
- из инструментальных методов используется электрокардиография для регистрации сбоев в сердцебиении и проводимости мышцы;
- рентгенография и эхокардиография показывают, насколько расширены камеры сердца, его границы, скорость движения крови и места её застоя.

Если клиническая картина заболевания и после этого остаётся неясной, применяется биопсия сердца, когда для микроскопического изучения проводится забор тканей органа. Так сканируется степень поражения, определяется очаговая или диффузная форма миокардита.
Диагностика у детей может дать следующие данные, характерные для заболевания, это:
- расширенные границы органа;
- увеличены в объёме левое предсердие и левый желудочек;
- налицо атриовентрикулярная блокада (явное нарушение проводимости сердца).
Так как опасная патология может негативно отразиться на состоянии ребёнка и представляет угрозу для его жизни, лечение следует начинать сразу после постановки диагноза.
Причины
Этиологические факторы
Точная причина ТП неизвестна, поэтому её иногда называют идиопатической. Болезнь не заразна, то есть ребёнок не может «подхватить» её, играя с другими детьми с ТП.
Часто у ребёнка может быть вирусная инфекция за три недели до развития ТП. Считается, что организм, создавая антитела против вируса, «случайно» также продуцирует антитело, которое прилипает к тромбоцитам.
Иммунная система идентифицирует любые клетки с антителами как инородные тела и уничтожает их.
Инфекция Helicobacter pylori ассоциируется с аутоиммунными заболеваниями, в том числе и с ТП, патология может также возникать при ВИЧ и других гематологических расстройствах, в том числе при хроническом лимфоцитарном лейкозе, лимфогранулематозе, неходжкинской лимфоме.
Генетические вариации в нескольких генах обнаружены у некоторых пациентов с ТП и могут увеличить риск развития аномальных иммунных реакций. Однако вклад этих генетических изменений в развитие иммунной тромбоцитопении неясен.
Были исследования, связанные с изучением некоторых лекарств, вызывающих ТП. Некоторые лекарства могут привести к изменению функции тромбоцитов. В настоящее время никакой прямой связи с каким-либо конкретным лекарством, которое может вызвать ТП, не было обнаружено.
У новорождённых ТП может быть вызвана материнскими антителами, перенесёнными на эмбриональные тромбоциты. Различия эмбриональных и материнских тромбоцитарных антигенов могут приводить к разрушению тромбоцитов плода.
Предрасполагающие факторы развития хронической ТП у детей

Они таковы:
- частые и упорные кровотечения, наблюдаемые за полгода до обострённой ТП;
- отсутствует связь между обострением и воздействием каких-нибудь провоцирующих критериев;
- наличие у пациента хронических очагов инфекции;
- развитие ТП у девочек в период полового созревания.
Проявления миокардита
Из неспецифических жалоб можно отметить субфебрильную лихорадку, немотивированную усталость, раздражительность.
Обычно можно заметить связь между причинным фактором и развитием миокардита.
Наиболее частый признак — боли в сердце, за грудиной. Человек может указывать точное место боли — на верхушке сердца, либо боль ощущается во всем сердце, имеет разлитой характер. Боль ноющая или колющая, не связана с выполнением физической нагрузки, не проходит после приема нитратов.
Часто встречается при заболевании миокардит одышка. Появляется вследствие недостаточности левого желудочка. Может возникать на фоне полного покоя или при выполнении работы.
Ощущение биения сердца, чувство перебоев в его работе, головокружения и другие вегетативные симптомы встречается примерно у половины больных, связано с развивающимися нарушениями ритма.
Проявлением сердечной недостаточности при хроническом течении миокардита являются такие симптомы, как отечность ног, дискомфорт в правом подреберье.
Миокардит может стать хроническим чаще всего из-за прогрессирования аутоиммунных процессов в организме.
Миокардит может вызвать внезапную смерть — обычно это связано с развитием тяжелых нарушений сердечного ритма.
Немного истории
Первое упоминание о болезни можно найти в литературе 15 века, когда в книге германских монахов Г. Крамера и Я. Шпренгера «Молот ведьм» был описан случай «одержимости» священника. Невозможность объяснить странные симптомы логически, выражалась в списывании болезни на магические воздействия.
Лишь в 19 веке начались исследования причин и проявлений заболевания, которые проводили французский психиатр Жан Итар со своим учеником Жилем де ля Туреттом. Врачи наблюдали группу пациентов из 10 человек с подобными симптомами. Хотя большинство больных были мужчинами, в истории осталось много сведений о синдроме Туретта у парижской аристократки маркизы Дампьер. Эта женщина страдала от навязчивых движений, подёргиваний, выкрикиванием брани, что шло вразрез с её интеллигентной природой.
Именно Жиль Туретт описал классические проявления недуга, предположил наследственные предпосылки болезни, связал заболевание с патологией нервной системы. Поскольку вклад врача в изучение синдрома был огромен, Жан Икар предложил назвать недуг в честь своего ученика.
Со временем была пересмотрена классификация заболевания и критерии его диагностики. Редкий, казуистический недуг, стал рассматриваться, как одна из наиболее распространённых причин появления тиков в детском возрасте.
Как попасть к детскому врачу: прием на дому и в поликлинике
Если речь идет о заболевшем ребенке, не стоит заниматься самолечением в надежде, что все пройдет само собой. При возникновении любых тревожных симптомов обращение к педиатру является обязательным, особенно если заболел ребенок раннего возраста.
Вызов педиатра на дом
Практически все родители рано или поздно сталкиваются с ситуацией, когда состояние заболевшего ребенка не позволяет отвести его на прием в медицинское учреждение. В таких ситуациях необходимо вызвать педиатра на дом.

Сделать это может законный представитель ребенка, позвонив в регистратуру или лично посетив поликлинику.
Причины для вызова детского врача на дом:
- Любое выраженное ухудшение в состоянии здоровья, если речь идет о ребенке, не достигшем 3-х летнего возраста.
- Подъем температуры тела свыше 37,5 градусов.
- Появление кожных высыпаний.
- Учащенный жидкий стул, рвота.
- Возникновение острой боли независимо от локализации.
При оформлении вызова педиатра по месту жительства взрослый должен предоставить точные данные: фамилию, имя, отчество заболевшего, возраст, адрес проживания, кратко и внятно сформулировать жалобы.
Участковый врач планирует график посещений больных детей на дому с учетом их возраста, заявленных симптомов и жалоб.
Ожидая прихода педиатра, взрослым следует подготовиться к этому визиту.
- Нужно обеспечить быстрый доступ доктора в подъезд и непосредственно к заболевшему ребенку. Недопустима ситуация, когда прибывший врач теряет время, ожидая, пока ему откроют дверь, или же в квартире никого не оказывается.
- Осмотр ребенка обязательно должен происходить в присутствии взрослого, даже если пациент в состоянии сам рассказать о тревожащих его симптомах.
- Входя в жилое помещение, врач избавляется от верхней одежды, однако снимать обувь он не обязан. Не стоит предлагать педиатру свои домашние тапочки – это не соответствует правилам гигиены. Оптимальный вариант – приготовить заранее бахилы.
- Перед началом осмотра врачу необходимо помыть руки, поэтому нужно предусмотреть наличие мыла и чистого полотенца.
- Оценивая состояние маленького пациента, педиатр наверняка станет осматривать ему горло. Следует подготовить чистую маленькую ложечку.

Изучив состояние ребенка, врач определяет схему лечения и назначает дату визита на прием в поликлинике. При необходимости он рекомендует дополнительную консультацию узкого специалиста или дает направление на госпитализацию.
На дом можно вызвать не только участкового педиатра. Такая услуга предусмотрена во многих медицинских центрах и клиниках. Вызов оформляется по той же схеме, только он будет платным. В данном случае обычно оговаривается конкретное время прибытия врача.
Прием у педиатра в поликлинике
В будни участковые детские врачи ведут прием ежедневно, в выходные и праздничные дни организуются дежурства педиатров в первой половине дня.
Попасть на прием к педиатру можно, получив талон в регистратуре. Желательно заранее поинтересоваться часами работы участкового доктора на конкретном участке.
Кардиометаболическая терапия.
Проводится с целью улучшения метаболизма кардиомиоцитов, повышения их устойчивости к оксидантному стрессу, компенсации возросшей потребности в кислороде и является патогенетически обоснованной при миокардите. Фосфокреатин – энергетический субстрат, который имеет кардиопротекторный эффект, обусловленный стабилизацией сарколеммы кардиомиоцитов, сохранением клеточного пула адениновых нуклеотидов за счет ингибирования ферментов, участвующих в контроле их катаболизма. Препарат фосфокреатина выпускается во флаконах по 1 г в виде порошка для приготовления раствора для инфузий. Подросткам и взрослым препарат назначают в дозе 1-2 г / сут общей курсовой дозе 5-8 г. Неотон вводится внутривенно капельно 1-2 г / сут после растворения в 200 мл физиологического раствора или 5% глюкозы. У детей с острым миокардитом, вызванным вирусом Коксаки В, применение фосфокреатина имеет кардиопротекторный эффект за счет ингибирования синтеза поражающих миокард свободных радикалов и апоптоза кардиомиоцитов. Кроме того, использование фосфокреатина в комплексной терапии взрослых больных миокардитом с тяжелой СН приводит к достоверному улучшению систолической функции ЛЖ и уменьшению симптомов СН.
Другие кардиометаболические препараты, имеющие доказательную базу при систолической дисфункции ЛЖ – это левокарнитин и триметазидин. Применение левокарнитина в дозе 100 мг / кг / день при идиопатической ДКМП у детей достоверно улучшает эхокардиографические параметры сократимости ЛЖ. Обычно продолжительность курса лечения левокарнитином составляет 1-3 мес.
Триметазидин улучшает сиcтолическую функцию ЛЖ и переносимость физических нагрузок при ДКМП у взрослых. Детям триметазидин назначают в таблетированной форме (20 мг) в зависимости от возраста в дозе 1 / 3-1 таблетка 3 р / сут курсом продолжительностью как минимум 3 мес.